La buena relación Médico paciente es el pilar fundamental para obtener mejores resultados en las enfermedades de sus niños, haciendo de la medicina un acto más humanizado, de la cual todos saldremos beneficiados.

09
 En este momento, la mejor medida para prevenir el Síndrome de la Muerte Súbita del Lactante (SMSL) es colocar a su bebé a dormir boca arriba, en una cuna cerca de su cama en un ambiente sin humo de cigarrillo y sin ninguna ropa de cama.
En este momento, la mejor medida para prevenir el Síndrome de la Muerte Súbita del Lactante (SMSL) es colocar a su bebé a dormir boca arriba, en una cuna cerca de su cama en un ambiente sin humo de cigarrillo y sin ninguna ropa de cama.
Desde 1992, la American Academy of Pediatrics ha recomendado que los bebés sean colocados boca arriba. Antes de esta recomendación, más de 5.000 bebés fallecían por SMSL todos los años en los Estados Unidos.
Ahora, que se ha reducido la cantidad de bebés que dormían en sus estómagos (boca abajo) las muertes por causa del SMSL han disminuido a cerca de 2.300 por año. Cada una de estas muertes es trágica y hay campañas que continúan promoviendo el mensaje de poner a dormir a los bebés boca arriba.
Sin embargo, entre las edades de cuatro a siete meses, notará que su bebé empieza a tratar de darse vuelta cuando se le pone a dormir boca arriba. Afortunadamente, el SMSL disminuye después de los 6 meses de edad. Continúa siendo importante colocar a su bebé a dormir boca arriba. Sin embargo, si su bebé puede voltearse con facilidad de estar boca arriba a boca abajo (en su estómago) y al revés, no es necesario quedarse despierta toda la noche cambiándolo constantemente a la posición boca arriba. También debe asegurarse de que no haya ropa ni accesorios de cama cerca del bebé en los que pueda enredarse si se voltea.
02
 Telarquia precoz o prematura
Telarquia precoz o prematura
Es la aparición de botón mamario antes de tiempo
¿Qué es?
Se llama telarquia a la presencia de un pequeño “bultito” bajo el pezón y la areola (al que llamamos botón mamario) en uno o ambos pechos. Se considera prematura cuando aparece antes de que la niña cumpla los 8 años.
¿Cuáles son los síntomas?
El síntoma principal es la aparición del botón mamario en uno o ambos lados, que en ocasiones puede ser molesto a la palpación o al roce.
La aparición del botón mamario también es el primer signo de pubertad en las niñas. Sin embargo, en la telarquia prematura aislada no se acompaña ni se sigue de otras manifestaciones como serían la aparición de vello púbico o axilar, olor corporal tipo adulto, acné, aumento rápido de talla o progresión del propio botón mamario.
¿Por qué se produce?
La causa no está clara, aunque se cree que puede ser debida a un aumento transitorio en la producción de unas hormonas llamadas estrógenos, a una mayor sensibilidad a las mismas a nivel del tejido mamario o a la exposición a disruptores endocrinos (sustancias parecidas a las hormonas) en alimentos o productos de uso común, como por ejemplo cosméticos (esencia del árbol del té, parabenos, etc.).
¿Cuándo debo consultar?
Como norma general, se debe consultar con el pediatra cuando se observe aparición del botón mamario antes de los 8 años de edad.
¿Cómo se diagnostica?
Ante una telarquia en una niña menor de 8 años se realizará, inicialmente, una historia clínica detallada y una exploración física para ver el grado de desarrollo mamario, si se acompaña o no de otros caracteres sexuales (vello púbico o axilar, acné, etc.) y/o de aceleración de la velocidad de crecimiento.
En caso de constatarse botón mamario, la primera prueba a realizar sería una radiografía de la muñeca para valorar la edad de los huesos. En función de cada caso y de los resultados de esta radiografía, en ocasiones, hay que completar el estudio de examenes de sangre para ver los niveles de hormonas relacionadas con la pubertad y/o una ecografía para ver útero y ovarios. Después habrá que valorar si precisa derivación a endocrinología infantil, lo que se haría en los casos en los que se sospeche que está iniciando la pubertad antes de tiempo.
¿Cómo se trata?
En los casos de telarquia precoz aislada y con una edad de los huesos acorde a la edad de la niña, simplemente habría que vigilar la evolución de la telarquia. Si el crecimiento del botón mamario es rápido o aparecen otros signos de pubertad, habría que volver a consultar con el pediatra.
Es muy importante también adquirir hábitos saludables de dieta y ejercicio para controlar el peso.
Si el botón mamario es molesto al roce de la ropa, se recomienda utilizar una camiseta interior ajustada para mayor comodidad.
19

Como Comité de Lactancia de la Sociedad Chilena de Pediatría, creemos que se vuelve urgente revisar la evidencia disponible para tomar una decisión acerca de la seguridad de la vacunación de madres que amamantan. A continuación presentamos un resumen de los antecedentes de la vacunación en Chile, la evidencia disponible y en la parte final del documento, nuestras recomendaciones.
Antecedentes:
Las vacunas disponibles en Chile son:
- Pfizer (BioNtech): Vacuna mRNA
- Laboratorio Sinovac (CoronaVac) : Virus inactivado
Evidencia y recomendaciones internacionales:
- Existen diferentes vacunas en desarrollo o uso contra el COVID-19: Ninguna de ellas ha sido estudiada en madres que amamantan y sus hijos específicamente.
- Todas las vacunas previamente desarrolladas para otras enfermedades y que NO usan virus vivos, han sido seguras para los niños amamantados. Tanto la vacuna Pfizer como Sinovac no contienen virus vivos.
- Las únicas vacunas históricamente contraindicadas durante la lactancia son la de la fiebre amarilla y la viruela (virus vivos), por el riesgo de desarrollar la enfermedad en los niños amamantados.
- Sobre las vacunas mRNA
- No entran al núcleo celular, por ende, no causan cambios genéticos.
- La respuesta humoral es similar a la inducida por el propio virus y por lo que teóricamente podrían encontrarse anticuerpos en la leche de las madres vacunadas
- A nivel internacional, organizaciones profesionales y académicas recomiendan vacunar a aquellas madres que presenten factores de riesgo, considerando que los beneficios superan a los riesgos (ACOG, ABM, Lactmed).
- Esta decisión debería ser tomada en conjunto entre los profesionales y cada familia, considerando los factores de riesgo de cada madre y el costo beneficio de la intervención.
- Luego de los estudios que permitieron lanzar las vacunas para el uso masivo, con muy baja frecuenciase han presentado reacciones alérgicas graves, en personas con antecedentes de reacciones alérgicas graves y anafilaxis
- Mientras más porcentaje de la población se encuentre vacunado, es más probable que tengamos efecto rebaño y que protejamos a los grupos no objetivos.A partir del parámetro RO, el cual para COVID es 2,5, la estimación es que esto se lograría con un 60% de la población vacunada (opinión expertos Comité asesor de vacunas MINSAL [CAVEI])
- Finalmente debemos estar atentos, como sociedad científica y referentes técnicos a nuevas publicaciones que puedan aportar al conocimiento de la seguridad de las vacunas de coronavirus
Con la información disponible al 5 de Enero 2021 sugerimos:
- La campaña de vacunación contra el virus SARS COV-2 ya se inició en Chile. Una de las preguntas frecuentes es si la madre que amamanta puede o no vacunarse de manera segura. Por esto se vuelve urgente generar una recomendación desde el comité de lactancia SOCHIPE.
- La decisión de vacunarse o no vacunarse en la madre que amamanta debe ser tomada por la misma madre después de informarse de todos los aspectos descritos en este resumen y tomando en cuenta los siguientes factores en forma individual:
- Riesgo de contagio de esa madre. Por ejemplo en mujeres que trabajan en el área de la salud el riesgo está aumentado.
- Riesgo de padecer una enfermedad grave: según los factores antes descritos.
- Riesgo de presentar una reacción adversa a la vacuna: como cualquier otro individuo, no solo por el hecho de estar amamantando, se debe tomar en consideración el riesgo individual de alergia o anafilaxia por antecedentes previos.
- En ningún caso se debe negar la vacunación a una madre que decide vacunarse y mantener la lactancia. Tampoco se le debe forzar a destetar para acceder a la vacuna.
- Recomendamos retirar de los instructivos entregados a las madres la contraindicación de vacunarse amamantando y reemplazarlo por “en las madres que amamantan, la decisión de vacunarse debe ser tomada por cada familia, considerando la evidencia disponible, los riesgos individuales y los riesgos de no amamantar ”
- La lactancia salva vidas. Disminuye la mortalidad infantil al menos hasta los 2 años, la morbilidad infantil y disminuye el riesgo de enfermedades crónicas y leucemia . También disminuye el riesgo de cáncer ovárico y de mamas para la madre. Además, la lactancia es una forma muy importante de comunicación y vinculación para muchas díadas. Al indicar suspender una lactancia, siempre tenemos que considerar la pérdida en salud global tanto para la madre como para el niño o niña.
-
COMITÉ LACTANCIA SOCHIPE
Respiratorias

¿Qué factores dañan la salud de los niños?
Todo el mundo culpa a la contaminación ambiental de las enfermedades respiratorias, pero pocos saben del daño que provocan los contaminantes intradomiciliarios.
¿Cuales son los contaminantes intradomiciliarios más importantes?
El humo del tabaco, de la calefacción a parafina, leña y la de los braseros.
¿Qué peligros encierra el humo de cigarrillo para los menores?
Aumento de las enfermedades del tracto respiratorio inferior, incremento de la frecuencia de enfermedades crónicas y disminución de la función pulmonar. Se produce una inmovilización de los cilios encargados de la limpieza bronquial, por lo que se detienen las mucosidades.
¿Cómo se puede prevenir o controlar la contaminación en lugares cerrados?
No fumar. Usar combustibles «limpios» como la electricidad. El gas licuado, de cañería, , provocan menos daño que el carbón o la parafina.
No hay que levantar polvo al sacudir (usar paño húmedo o aspiradora) y evitar el exceso de vapor. Ventilar la casa, por lo menos una vez al día.
¿Se puede impedir completamente el contagio de virus o bacterias?
No. Pero además de las medidas ya enunciadas, una alimentación balanceada (en los infantes esto significa lactancia materna) y evitar los cambios bruscos de temperatura así como sofocaciones por calefacción inadecuada, son excelentes formas de enfrentar el invierno.
¿Cual es la temperatura ideal de un hogar en los meses de frío?
Primero hay que aislar la casa para impedir la entrada de corrientes y evitar la fuga de calor. Selle puertas y ventanas con cintas especiales o con su propio ingenio.
Como no siempre la abuelita, la madre y el niño están de acuerdo sobre la temperatura ideal, lo mejor es mantenerla entre 22 y 20 grados centígrados (su control se efectúa con termómetros ambientales de bajo costo disponibles en el comercio) lo que permite el uso de ropa holgada.
Neumonía.:
Enfermedad de origen viral o bacteriano, provoca una inflamación aguda del parenquima pulmonar.
La neumonía se trata con antibióticos que deben ser prescritos por un profesional médico.
Sus síntomas más comunes son tos, fiebre y dificultad respiratoria, pudiendo presentarse dolor abdominal, puntada en el costado, vómitos, calofríos y expectoración.
En el lactante se aprecia compromiso del estado general, rechazo al alimento, quejido, hundimiento debajo de las costillas y aleteo nasal. 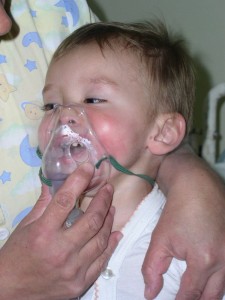
La consulta oportuna permitirá pesquisar en forma adecuada las complicaciones de la enfermedades respiratorias infantiles y de esta forma obtener mejores resultados.
La potenciales complicaciones de los resfriaos o estados gripales dependen de muchos factores los mas importantes son :
– La genética del Niño y de la Familia.
– Los cuidados en el hogar .
– Factores climáticos y de contaminación intra y extra domiciliario.
– Factores epidemiológicos del momento. Ej: Epidemia influenza, Virus sincicial,
Tos convulsiva, mycoplasma, etc
– Consulta oportuna
El otro factor muy importante de disminuir el riesgo de complicaciones, a veces inevitable, es justamente el origen de esta pagina de mantener siempre a los papas y familias informados. La información entregada a los papas será vital para obtener mejores resultados.